Le syndrome de Sjögren : quand le corps assèche ses défenses
Comprendre la maladie, ses défis et ses conséquences
Connaissez-vous le syndrome de Sjögren?
Le syndrome de Sjögren est une maladie auto-immune chronique non curable de cause inconnue dans laquelle le système immunitaire attaque principalement les glandes exocrines, c'est-à-dire des organes qui produisent et libèrent des substances (sueur, salive, enzymes digestives, etc.). Elle est considérée comme une maladie pouvant affecter l'ensemble de l'organisme et est souvent accompagnée de fatigue et de douleurs articulaires. De plus, une multitude de conditions associées, telles que le lupus, la sclérodermie ou la myosite, peuvent survenir lorsque le syndrome atteint un stade secondaire. Cette maladie, bien que largement sous-diagnostiquée, touche environ 1 % de la population avec une apparition typique entre l'âge de 35 à 65 ans, dont la majorité sont des femmes. Bien que les symptômes varient d’une personne à l’autre, le syndrome de Sjögren peut avoir un impact important sur la qualité de vie au quotidien.
Ses principaux symptômes
Sécheresse oculaire
La sécheresse oculaire est l’un des signes les plus caractéristiques du syndrome de Sjögren. Elle provoque des sensations de brûlure, de sable dans les yeux et des démangeaisons, souvent accompagnées de paupières collées au réveil. Les yeux deviennent très sensibles à la lumière ainsi qu’aux facteurs environnementaux comme le vent, la poussière ou l’air climatisé. Cette atteinte est liée à une diminution de la production de larmes, dont le rôle est pourtant essentiel pour lubrifier l’œil, éliminer les corps étrangers et protéger contre les infections. Heureusement, il est possible de soulager l'inconfort grâce aux larmes artificielles qui viennent hydrater le globe oculaire.
Sécheresse buccale
La sécheresse buccale se manifeste par une sensation de brûlure dans la bouche, une voix rauque, des difficultés à mâcher ou à avaler et parfois une modification du goût. On peut observer une langue sèche et fissurée, des gencives qui saignent, des papilles atrophiées ou des fissures aux coins de la bouche. Le manque de salive augmente considérablement le risque de caries, d’infections buccales et de perte de dents. Normalement, la salive facilite la parole, la mastication et la digestion, protège les dents et contrôle la croissance des microbes; sa diminution explique donc l’importance des complications observées.
Fatigue
La fatigue touche environ 65 à 70 % des personnes atteintes du syndrome de Sjögren et constitue souvent l’un des symptômes les plus invalidants. Elle peut être causée par l’inflammation chronique (une réaction immunitaire prolongée, qui dure des mois ou des années, où le corps continue de s'attaquer sans cause persistante), la fibromyalgie (douleurs musculaires généralisées et persistantes, associées à une fatigue intense), certains médicaments ou un déséquilibre hormonal causé par un excès ou un manque d'hormones produites par les glandes exocrines. Ces facteurs perturbent le sommeil et rendent difficile le fonctionnement quotidien et la qualité de vie.
Hypothyroïdie
L’hypothyroïdie est un phénomène qui se produit lorsque la glande thyroïde, située à la base du cou, ne produit pas assez d'hormones thyroïdiennes. Ces hormones sont essentielles car elles régulent le métabolisme de base (comment le corps utilise l'énergie, les graisses et les sucres), contrôlent la température corporelle, le rythme cardiaque, la pression artérielle et la respiration, et sont cruciales pour le développement du cerveau (chez les fœtus et enfants). L'hypothyroïdie et le syndrome de Sjögren sont souvent associés car ils partagent des origines auto-immunes communes, avec un terrain génétique et immunologique similaire, où le système immunitaire attaque les propres tissus de l'organisme. Elle se manifeste par une fatigue chronique, une prise de poids, de la constipation, un épaississement du visage ou des doigts, un teint pâle, des douleurs articulaires et parfois de l’irritabilité. La lévothyroxine est un traitement qui permet de rétablir les hormones thyroïdiennes et réduit l'hypertrophie (grossissement anormal d'un organe ou d'un tissu dû à l'augmentation de la taille des cellules qui le composent) de la glande qui atteint environ un tiers des patients.


Douleurs articulaires et musculaires
Les douleurs articulaires et musculaires sont fréquentes et se présentent souvent sous forme d’arthromyalgies diffuses (douleurs chroniques généralisées affectant à la fois les articulations (arthralgies) et les muscles (myalgies) dans plusieurs régions du corps, souvent sans inflammation visible). Elles sont typiquement associées à la fibromyalgie et peuvent inclure une arthrite inflammatoire ou des douleurs musculaires généralisées. La fatigue chronique associée au Sjögren amplifie souvent la perception de la douleur.
Atteintes pulmonaires
Les atteintes pulmonaires du syndrome de Sjögren sont fréquentes mais encore sous-diagnostiquées. Elles peuvent se manifester par plusieurs conditions telles que des bronchites (une inflammation des bronches et des voies respiratoires) ou des bronchiolites (une inflammation aiguë des bronchioles). D'autres cas plus rares peuvent survenir comme des pneumonies interstitielles, qui sont un vaste groupe de maladies pulmonaires qui provoquent une inflammation et/ou une cicatrisation (fibrose) du tissu de soutien des poumons, ou encore des lymphomes pulmonaires (cancers rares qui se développent à partir des lymphocytes (globules blancs) dans le tissu pulmonaire, plutôt qu'à partir des cellules épithéliales). Tout de même, les personnes atteintes de la maladie de Sjögren ont un risque seize fois plus élevé de lymphome (non hodgkinien).


Processus de diagnostic
Le diagnostic du syndrome de Sjögren est souvent complexe et peut être long à établir, car les symptômes apparaissent de façon progressive et varient d’une personne à l’autre. Il repose sur une combinaison d’éléments cliniques, biologiques et spécialisés, plutôt que sur un seul test. Le médecin commence généralement par un examen clinique détaillé et une discussion approfondie des symptômes, notamment la sécheresse persistante des yeux et de la bouche, la fatigue ou les douleurs articulaires. Le contexte clinique est essentiel, car le syndrome peut être primaire (isolé) ou associé à une autre maladie auto-immune comme le lupus, la sclérodermie ou la polyarthrite rhumatoïde. Il est également important d’exclure d’autres causes possibles de sécheresse, comme certains médicaments, une irradiation antérieure ou des troubles hormonaux.
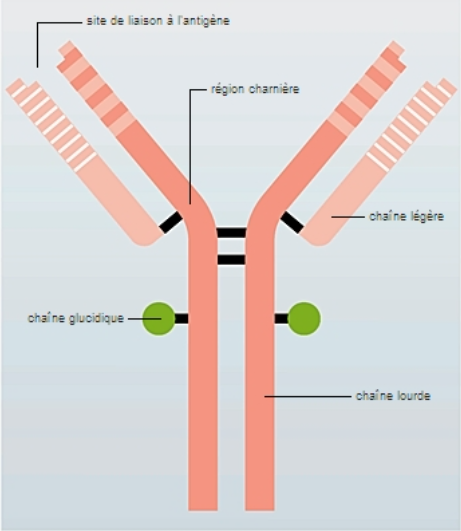
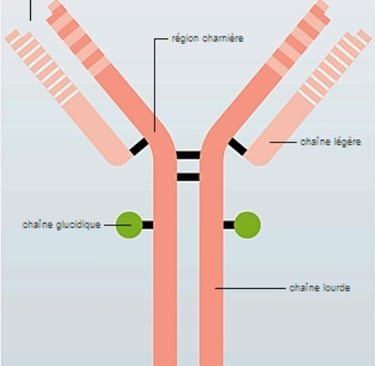
Les anticorps, aussi appelés immunoglobines (Ig), sont des protéines en forme de Y produites par le système immunitaire pour défendre le corps contre des agents étrangers (antigènes) comme les virus et les bactéries. Lorsqu'un anticorps se lie à un antigène précis pour le neutraliser, il le marque pour destruction par d'autres cellules immunitaires. La vaccination repose sur ce phénomène afin d'assurer son efficacité. Les anticorps les plus caractéristiques du syndrome de Sjögren sont les anti-SSA (Ro), les anti-SSB (La) et parfois les anti-Ro52. En effet, ils aident à identifier des atteintes spécifiques (poumons, cœur), à prédire la sévérité et à guider le traitement, notamment en signalant des risques de complications. La cryoglobuline fait également partie des immunoglobulines caractérisant les maladies auto-immunes. Sa présence anormale fait en sorte que le sang forme des amas (précipités) à basse température (en dessous de 37°C) et se redissout au réchauffement. Ainsi, les tests sanguins permettent de détecter une réaction auto-immune grâce à la recherche de ces marqueurs spécifiques. Des anomalies biologiques associées, telles qu’une vitesse de sédimentation élevée, une anémie ou une leucopénie (diminution anormale du nombre de globules blancs dans le sang), peuvent également être observées et refléter l’inflammation chronique.
Étant donné que l'un des principaux symptômes est la sécheresse des yeux, un ophtalmologiste peut évaluer le niveau de cette sécheresse à l'aide de tests spécialisés. Le test de Schirmer est le principal moyen utilisé pour mesurer la quantité de larmes produites sur une période de cinq minutes et permet d’objectiver la sécheresse. D’autres tests, comme le temps de rupture du film lacrymal ou l’essai de bouchons lacrymaux temporaires, aident à évaluer la sévérité et les mécanismes de la sécheresse.
La sécheresse buccale, un autre symptôme clé de la maladie, est évaluée par plusieurs examens visant à analyser le fonctionnement des glandes salivaires. La mesure du débit salivaire permet de quantifier la production de salive, tandis que l’examen clinique peut révéler une muqueuse sèche, une langue fissurée ou des signes d’inflammation. La biopsie des glandes salivaires accessoires de la lèvre est l’un des tests les plus utilisés : elle permet de visualiser l’infiltration inflammatoire des glandes par des lymphocytes (globules blancs), caractéristique du syndrome de Sjögren. Toutefois, ce procédé peut entraîner des complications sensitives prolongées.
Voici d’autres exemples d'examens d’imagerie :
La sialographie : examen radiographique des glandes salivaires (parotides, sous-maxillaires) qui consiste à injecter un produit de contraste iodé dans leur canal excréteur pour visualiser leur anatomie
La scintigraphie salivaire : examen d'imagerie médicale (médecine nucléaire) qui utilise un produit faiblement radioactif injecté dans la bouche pour visualiser le fonctionnement des glandes,
L’échographie et l’IRM des parotides : utilisées pour analyser la structure et la fonction des glandes.
Quels sont les traitements?
Le traitement du syndrome de Sjögren repose sur une prise en charge personnalisée et principalement symptomatique, puisqu’il n’existe actuellement aucun traitement curatif. Les objectifs sont de soulager les symptômes de sécheresse, de contrôler l’inflammation, de prévenir les complications et de traiter les atteintes systémiques lorsque des organes sont touchés. La stratégie thérapeutique dépend de la sévérité de la maladie, des organes atteints et du fait que le syndrome soit primaire ou secondaire à une autre maladie auto-immune. Un suivi médical régulier est essentiel, car l’évolution est souvent lente mais variable d’une personne à l’autre.
La sécheresse oculaire est prise en charge en priorité par des traitements locaux. Les larmes artificielles sans conservateur constituent la base du traitement et peuvent être utilisées plusieurs fois par jour. Dans certains cas, des pommades oculaires sont ajoutées le soir pour une hydratation prolongée. Lorsque l’inflammation est plus marquée, des collyres à base de ciclosporine ou, plus rarement, de corticostéroïdes topiques peuvent être prescrits sous surveillance ophtalmologique. Les collyres servent à diminuer les réactions immunitaires dans l'œil et aident à restaurer la production naturelle de larmes. Pour sa part, les corticostéroïdes topiques sont des médicaments puissants qui imitent les hormones naturelles du corps pour réduire l'inflammation et supprimer le système immunitaire. Si ces mesures sont insuffisantes, on peut recourir à l’occlusion des points lacrymaux par bouchons en silicone, laser ou cautérisation afin de limiter l’évacuation des larmes. Des mesures complémentaires, comme l’utilisation d’un humidificateur, les compresses chaudes, le nettoyage des paupières et le port de lunettes étanches, permettent de réduire l’évaporation et d’améliorer le confort. Sans traitement adéquat, des complications comme l’ulcération de la cornée ou les infections oculaires peuvent survenir.
Le traitement de la sécheresse buccale repose également sur des mesures locales et préventives. Il est recommandé de boire régulièrement de petites quantités d’eau, de mâcher des gommes sans sucre et d’éviter les aliments irritants ou acides ainsi que l’alcool. Les substituts salivaires sous forme de gels ou de vaporisateurs aident à humidifier la bouche, tandis qu’une hygiène bucco-dentaire rigoureuse est indispensable pour prévenir les caries et les infections. Des médicaments comme la pilocarpine ou la céviméline peuvent être prescrits pour stimuler les glandes salivaires restantes, à condition qu’il n’y ait pas de contre-indications (ex. le glaucome à angle fermé ou le bronchospasme). En l’absence de prise en charge, la sécheresse buccale peut entraîner des complications importantes, notamment des infections, une perte de dents, des troubles du sommeil et une détérioration de la qualité de vie.
Lorsque le syndrome de Sjögren entraîne des manifestations systémiques (qui touchent tout le corps), un traitement général devient nécessaire. Les douleurs articulaires et musculaires sont souvent traitées par des antalgiques (ex. Advil), des anti-inflammatoires non stéroïdiens (AINS) ou par l’hydroxychloroquine qui atténue l'hyperactivité du système immunitaire en empêchant la production d'anticorps qui luttent contre les propres cellules du corps. En cas d’atteinte plus importante, comme une myosite, une neuropathie ou une atteinte pulmonaire, des corticostéroïdes peuvent être utilisés à faible ou forte dose selon la gravité. Des immunosuppresseurs comme le méthotrexate ou l’azathioprine sont réservés aux formes plus sévères ou résistantes. Dans certaines situations particulières, des biothérapies telles que le rituximab ou le bélimumab peuvent être envisagées, avec une surveillance étroite en raison du risque infectieux.
Les atteintes pulmonaires liées au Sjögren nécessitent une prise en charge spécialisée. Les corticostéroïdes sont souvent efficaces dans les formes inflammatoires comme la pneumonie interstitielle lymphoïde ou certaines bronchiolites. En cas de fibrose pulmonaire ou d’atteinte sévère, des immunosuppresseurs ou des traitements expérimentaux peuvent être proposés. Le pronostic varie selon le type d’atteinte pulmonaire, avec un risque rare mais réel de lymphome, ce qui justifie un suivi régulier à long terme.
Enfin, certains symptômes comme la fatigue chronique ne disposent pas de traitement spécifique efficace. La prise en charge consiste alors à rechercher et corriger les causes associées, telles qu’une hypothyroïdie, une anémie ou des troubles du sommeil. De manière générale, même si le syndrome de Sjögren altère significativement la qualité de vie, il met rarement en jeu le pronostic vital lorsque la maladie est bien suivie et prise en charge de façon adaptée.